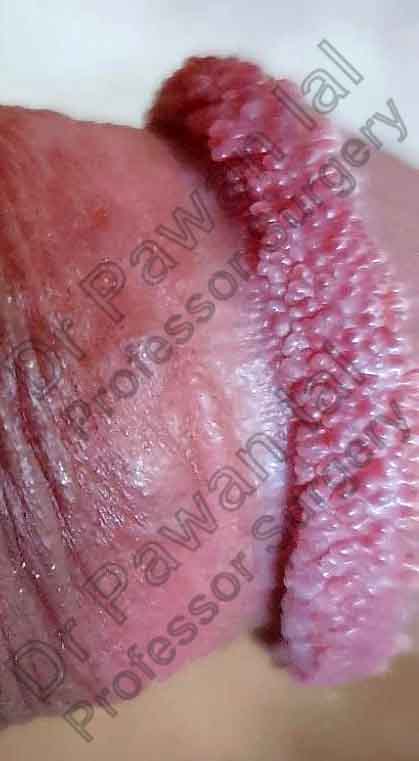
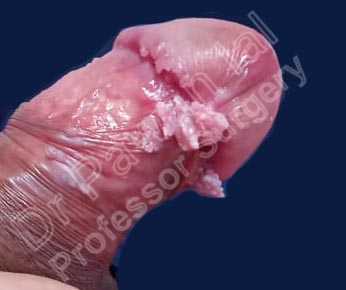
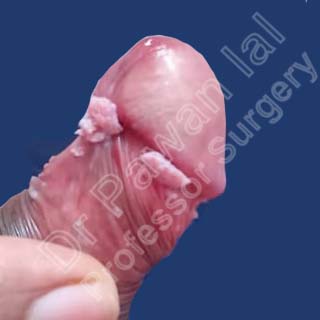
మూత్ర ఆపుకొనలేని మరియు ప్రసవం గురించి తెలుసుకోవలసిన 5 విషయాలు
మహిళా కేంద్రం బ్లాగు మూత్ర ఆపుకొనలేని మరియు ప్రసవం గురించి తెలుసుకోవలసిన 5 విషయాలు
Pinterest బోర్డుకి పిన్ చేయండి
మూత్ర ఆపుకొనలేని, లేదా మూత్రం అసంకల్పిత లీకేజ్, చాలా మంది మహిళలు ఎదుర్కొనే ఒక సాధారణ సమస్య. ఆయుర్వేదంలో, ఈ పరిస్థితిని "మూత్ర అతిముక్తత" లేదా "మూత్ర అశ్రు" అని పిలుస్తారు. మహిళల్లో మూత్ర ఆపుకొనలేని సమస్యను తగ్గించడంలో సహాయపడే కొన్ని ఆయుర్వేద నివారణలు మరియు జీవనశైలి మార్పులు ఇక్కడ ఉన్నాయి:
ఆయుర్వేద నివారణలు
1

. *అశ్వగంధ*:
ఈ హెర్బ్ మూత్రాశయాన్ని నియంత్రించే కండరాలు మరియు నరాలను బలోపేతం చేయడానికి సహాయపడుతుంది.
2.

*గోక్షుర*:
గోక్షుర అనేది మూత్రవిసర్జన చేసే మూలిక, ఇది మూత్ర ప్రవాహాన్ని క్రమబద్ధీకరించడానికి మరియు మూత్రాశయ కండరాలను బలోపేతం చేయడానికి సహాయపడుతుంది.
*పునర్నవ*:
పునర్నవ అనేది మూత్రపిండాలు మరియు మూత్రాశయాన్ని బలోపేతం చేయడానికి సహాయపడే మూలిక.
*యోగా వస్తి*: యోగా వస్తి అనేది కటి కండరాలను బలోపేతం చేయడానికి మరియు మూత్రాశయ నియంత్రణను మెరుగుపరచడానికి సహాయపడే ఒక ఔషధ ఎనిమా.
హెర్బల్ ఫార్ములేషన్స్
1. *మూత్ర విరేచన*: ఈ ఆయుర్వేద సూత్రీకరణ మూత్ర ప్రవాహాన్ని క్రమబద్ధీకరించడానికి మరియు మూత్రాశయ కండరాలను బలోపేతం చేయడానికి సహాయపడుతుంది.
2. *ఉషా విహార్*: ఈ సూత్రీకరణ మూత్రపిండాలు మరియు మూత్రాశయాన్ని బలోపేతం చేయడానికి సహాయపడుతుంది.
3. *పునర్నవాది క్వాత్*: ఈ కషాయం మూత్రపిండాలు మరియు మూత్రాశయాన్ని బలోపేతం చేయడానికి సహాయపడుతుంది.
ఆహార మార్పులు
1. *కెఫీన్ మరియు ఆల్కహాల్ మానుకోండి*: కెఫీన్ మరియు ఆల్కహాల్ రెండూ మూత్రాశయాన్ని చికాకుపరుస్తాయి మరియు ఆపుకొనలేని పరిస్థితిని మరింత తీవ్రతరం చేస్తాయి.
2. *ఫైబర్ తీసుకోవడం పెంచండి*: పండ్లు, కూరగాయలు మరియు తృణధాన్యాలు వంటి ఫైబర్ అధికంగా ఉండే ఆహారాన్ని తినడం వల్ల ప్రేగు కదలికలను నియంత్రించడంలో మరియు మూత్రాశయంపై ఒత్తిడిని తగ్గించడంలో సహాయపడుతుంది.
3. *హైడ్రేటెడ్ గా ఉండండి*: పుష్కలంగా నీరు త్రాగడం వల్ల టాక్సిన్స్ బయటకు వెళ్లి మూత్ర నాళాన్ని ఆరోగ్యంగా ఉంచుతుంది.
జీవనశైలి మార్పులు
1. *పెల్విక్ ఫ్లోర్ వ్యాయామాలు*: రెగ్యులర్ పెల్విక్ ఫ్లోర్ వ్యాయామాలు, కెగెల్ వ్యాయామాలు వంటివి మూత్రాశయాన్ని నియంత్రించే కండరాలను బలోపేతం చేయడంలో సహాయపడతాయి.
2. *యోగా మరియు మెడిటేషన్*: యోగా మరియు మెడిటేషన్ సాధన ఒత్తిడిని తగ్గించడంలో మరియు మూత్రాశయ నియంత్రణను మెరుగుపరచడంలో సహాయపడుతుంది.
3. *భారీగా ఎత్తడం మానుకోండి*: బరువుగా ఎత్తడం వల్ల మూత్రాశయం మీద ఒత్తిడి ఏర్పడుతుంది మరియు ఆపుకొనలేని పరిస్థితి మరింత తీవ్రమవుతుంది.
4. *బరువు నిర్వహించండి*: ఆరోగ్యకరమైన బరువును నిర్వహించడం వల్ల మూత్రాశయంపై ఒత్తిడి తగ్గుతుంది మరియు మూత్రాశయ నియంత్రణను మెర
ఆపుకొలేని మూత్ర నియంత్రణను యూరినరీ ఇన్కాంటినెన్స్ అంటారు.
అనుకోకుండా కోల్పోవడం. ఇది అప్పుడప్పుడు లీకేజీ నుండి మూత్రాన్ని పట్టుకోవడంలో పూర్తిగా అసమర్థత వరకు ఉంటుంది.
👌👌👌. రకాలు. 👌👌👌
🌷. ఉదర ఒత్తిడి వల్ల ఆపుకొలేని స్థితి… (ఉదర ఒత్తిడిని పెంచే కార్యకలాపాల సమయంలో లీకేజీ),
🌷. ఆకస్మిక మరియు అధిక తీవ్రతగల ఆపుకోలేని స్థితి… (ఆకస్మికంగా, మూత్రవిసర్జన చేయాలనే తీవ్రమైన కోరిక),
🌷 ఓవర్ఫ్లో అయ్యే ఆపుకొనలేని స్థితి… (మూత్రాశయాన్ని పూర్తిగా ఖాళీ చేయడంలో అసమర్థత)
🌷. పూర్తిగా ఆపుకొనలేని స్థితి… (స్థిరంగా లేదా తరచుగా లీక్ అవడం) సహా అనేక రకాలు ఉన్నాయి.
✨✨✨ కారణాలు. ✨✨✨
. బలహీనమైన పెల్విక్ ఫ్లోర్ కండరాలు, నరాల దెబ్బతినడం, ప్రసవ సమయం, ఊబకాయం., వృద్ధాప్యం వంటి వివిధ కారణాల వల్ల ఇది సంభవించవచ్చు.
🌻🌻🌻 ఆరోగ్యసమస్యలు 🌻🌻🌻
✨ మూత్ర ఆపుకొనలేని కారణంగా దద్దుర్లు, అంటువ్యాధులు రావచ్చు.
✨ నిరంతరం తడి కారణంగా చర్మానికి పుండ్లు, చర్మ సమస్యలు ఏర్పడవచ్చు.
✨ మూత్ర మార్గమునకు అంటువ్యాధులు వచ్చే ప్రమాదం ఉంది
💥💥 నివారణా మార్గాలు 💥💥
✨. పెల్విక్ ఫ్లోర్ వ్యాయామాలు, మూత్రాశయ శిక్షణ మరియు కెఫిన్ మరియు ఆల్కహాల్ తీసుకోవడం తగ్గించడం వంటి జీవనశైలి మార్పులు పరిస్థితిని నిర్వహించడంలో సహాయపడతాయి
✨. యాంటీకోలినెర్జిక్స్, బీటా-3 అగోనిస్ట్లు మరియు ట్రైసైక్లిక్ యాంటిడిప్రెసెంట్స్ వంటి మందులు, కృత్రిమ మూత్ర స్పింక్టర్ లేదా బల్కింగ్ ఏజెంట్లు వంటి వైద్య పరికరాలు, శస్త్రచికిత్స వంటి విదానాల కోసం వైద్యుడిని సంప్రదించండి.
యోని దురద
యోని దురద, వల్వార్ ప్రురిటస్ అని కూడా పిలుస్తారు, ఇది చాలా మంది మహిళలను వారి జీవితంలో ఏదో ఒక సమయంలో ప్రభావితం చేసే అసౌకర్య మరియు తరచుగా ఇబ్బందికరమైన పరిస్థితి. అంటువ్యాధుల నుండి అలెర్జీల వరకు వివిధ కారకాలు వల్వార్ ప్రురిటస్కు కారణమవుతాయి మరియు స్త్రీ జీవన నాణ్యతను గణనీయంగా ప్రభావితం చేస్తాయి. అయితే, సరైన చికిత్స మరియు నివారణ చర్యలతో, మీరు యోని దురదను సమర్థవంతంగా నిర్వహించవచ్
యోని దురద కల కారణం లు
వివిధ కారకాలు యోని దురదకు దోహదం చేస్తాయి, వీటిలో:
అంటువ్యాధులు: అనేక బ్యాక్టీరియా, ఫంగల్ లేదా వైరల్ ఇన్ఫెక్షన్లు, బాక్టీరియల్ వాగినోసిస్, లైంగికంగా సంక్రమించే అంటువ్యాధులు (STIలు) మరియు ఈస్ట్ ఇన్ఫెక్షన్, యోని దురదకు కారణం కావచ్చు.
అలెర్జీ ప్రతిచర్యలు: సబ్బులు, డిటర్జెంట్లు, స్త్రీ పరిశుభ్రత ఉత్పత్తులు లేదా దుస్తులకు సంబంధించిన వస్తువులు వంటి కొన్ని ఉత్పత్తులకు అలెర్జీ యోని దురదకు దారితీయవచ్చు.
హార్మోన్ల హెచ్చుతగ్గులు: హార్మోన్ స్థాయిలలో మార్పులు, ఆ సమయంలో అనుభవించినట్లుగా గర్భం, రుతువిరతి, లేదా కొన్ని మందులను తీసుకునేటప్పుడు, యోని దురదకు దోహదం చేయవచ్చు.
చర్మ పరిస్థితులు: తామర వంటి చర్మసంబంధమైన పరిస్థితులు, సోరియాసిస్, లేదా లైకెన్ స్క్లెరోసస్ వల్వార్ ప్రాంతాన్ని ప్రభావితం చేస్తుంది మరియు దురదను కలిగిస్తుంది.
చికాకులు: కఠినమైన సబ్బులు, సువాసనగల టాయిలెట్ పేపర్, షవర్ జెల్లు, ఫాబ్రిక్ సాఫ్ట్నర్లు, బబుల్ బాత్లు, డౌచెస్ లేదా సువాసనగల ప్యాడ్లు మరియు లైనర్లు యోని యొక్క సహజ pH బ్యాలెన్స్కు భంగం కలిగిస్తాయి మరియు దురదకు దారితీస్తాయి.
యోని దురద యొక్క లక్షణాలు
యోని దురద యొక్క ప్రాధమిక లక్షణం, వాస్తవానికి, వల్వార్ ప్రాంతంలో తీవ్రమైన, నిరంతర దురద. అయినప్పటికీ, ఇతర లక్షణాలు కూడా ఉండవచ్చు, అవి:
వల్వా యొక్క ఎరుపు లేదా చికాకు
బర్నింగ్ సంచలనం
వాపు
యోని ఉత్సర్గ (ఇది మందపాటి, సన్నగా లేదా రంగు మారవచ్చు)
సంభోగం లేదా మూత్రవిసర్జన సమయంలో నొప్పి
వల్వా యొక్క రంగు మారడం
యోని దురదకు ప్రమాద కారకాలు
యోని దురద ఏదైనా స్త్రీని ప్రభావితం చేయవచ్చు, కొన్ని కారకాలు ఈ పరిస్థితిని అభివృద్ధి చేసే ప్రమాదాన్ని పెంచుతాయి, వాటిలో:
మధుమేహం: సరిగా నియంత్రించబడని స్త్రీలు మధుమేహం యోని ఇన్ఫెక్షన్లకు మరింత హాని కలిగిస్తాయి, ఇది దారి తీస్తుంది దురద.
రాజీపడిన రోగనిరోధక వ్యవస్థ: హెచ్ఐవి/ఎయిడ్స్ లేదా కొన్ని మందులు వంటి రోగనిరోధక వ్యవస్థను బలహీనపరిచే అనారోగ్యాలు స్త్రీని ఇన్ఫెక్షన్లు మరియు యోని దురదలకు గురి చేస్తాయి.
టైట్ లేదా సింథటిక్ దుస్తులు: సింథటిక్ లేదా బిగుతుగా ఉండే లోదుస్తులను ధరించడం వల్ల తేమను బంధించి, వివిధ బ్యాక్టీరియా లేదా శిలీంధ్రాల పెరుగుదలకు అనుకూలమైన వాతావరణాన్ని నిర్మించవచ్చు, ఇది ప్రైవేట్ భాగాలలో దురదకు దారితీస్తుంది.
పేలవమైన పరిశుభ్రత: సరిపడని పరిశుభ్రత పద్ధతులు హానికరమైన బ్యాక్టీరియా లేదా శిలీంధ్రాలు వృద్ధి చెందడానికి అనుమతిస్తాయి, యోని దురద ప్రమాదాన్ని పెంచుతాయి.
యోని దురద నిర్ధారణ
యోని దురద యొక్క కారణాన్ని నిర్ధారించడానికి, మీ వైద్యుడు క్రింది పరీక్షలలో ఒకటి లేదా అంతకంటే ఎక్కువ చేయవచ్చు:
శారీరక అంచనా: చికాకు, ఉత్సర్గ లేదా ఇతర అసాధారణతల సంకేతాల కోసం మీ వైద్యుడు యోని మరియు వల్వార్ ప్రాంతాన్ని దృశ్యమానంగా పరిశీలిస్తాడు.
యోని శుభ్రముపరచు లేదా సంస్కృతి: బ్యాక్టీరియా, శిలీంధ్రాలు లేదా ఇతర సూక్ష్మజీవుల ఉనికిని గుర్తించడానికి యోని ఉత్సర్గ నమూనాను సేకరించి విశ్లేషించవచ్చు.
అలెర్జీ పరీక్ష: మీకు అలెర్జీ ప్రతిచర్య ఉంటే, నిర్దిష్ట అలెర్జీ కారకాన్ని గుర్తించడానికి మీ వైద్యుడు అలెర్జీ పరీక్షను సిఫారసు చేయవచ్చు.
జీవాణుపరీక్ష: కొన్నిసార్లు, మీ వైద్యుడు వల్వార్ ప్రాంతం నుండి చిన్న కణజాల నమూనాను తీసుకోవచ్చు మరియు చర్మ పరిస్థితులు లేదా ఇతర అంతర్లీన సమస్యలను తోసిపుచ్చడానికి మైక్రోస్కోప్లో దాన్ని పరిశీలించవచ్చు.
Vaginal Itching కోసం అధునాతన చికిత్స విధానాలు
యోని దురదకు చికిత్స అంతర్లీన కారణంపై ఆధారపడి ఉంటుంది. క్రింది కొన్ని సాధారణ చికిత్స ఎంపికలు ఉన్నాయి:
యోని దురద కోసం యాంటీ ఫంగల్ మెడిసిన్: ఈస్ట్ ఇన్ఫెక్షన్ కారణం అయితే, మీ డాక్టర్ నోటి లేదా సమయోచిత యాంటీ ఫంగల్ మందులను సూచించవచ్చు.
యాంటీబయాటిక్స్: బాక్టీరియల్ ఇన్ఫెక్షన్లకు నోటి లేదా సమయోచిత కోర్సు అవసరం కావచ్చు యాంటీబయాటిక్స్.
యాంటీవైరల్ మందులు: కొన్ని హెర్పెస్ సింప్లెక్స్ వైరస్ జాతుల వల్ల కలిగే వైరల్ ఇన్ఫెక్షన్ల కోసం వైద్యులు యాంటీవైరల్ మందులను సూచించవచ్చు.
స్టెరాయిడ్ క్రీమ్లు: అలెర్జీ ప్రతిచర్యలు లేదా చర్మ పరిస్థితులలో, సమయోచిత స్టెరాయిడ్ క్రీమ్లు వాపు మరియు దురదను తగ్గించడంలో సహాయపడతాయి.
హార్మోన్ థెరపీ: హార్మోన్ల అసమతుల్యత వల్ల కలిగే యోని దురద కోసం, మీ డాక్టర్ హార్మోన్ రీప్లేస్మెంట్ థెరపీ లేదా ఇతర హార్మోన్ల చికిత్సలను సిఫారసు చేయవచ్చు.
జీవనశైలి మార్పులు: కారణాన్ని బట్టి, వదులుగా ఉండే కాటన్ లోదుస్తులను ధరించడం, చికాకులను నివారించడం లేదా పరిశుభ్రత పద్ధతులను మెరుగుపరచడం వంటి జీవనశైలి మార్పులను మీ వైద్యుడు సిఫార్సు చేయవచ్చు.
యోని దురదకు నవీన్ రోయ్ సలహాలు
అనేక ప్రభావవంతమైన ఇంటి నివారణలు యోని దురద నుండి ఉపశమనాన్ని అందిస్తాయి, వీటిలో:
బేకింగ్ సోడా స్నానాలు: గోరువెచ్చని స్నానానికి బేకింగ్ సోడాను జోడించడం వల్ల దురదను తగ్గించి, యోని ప్రాంతం యొక్క సహజ pHని పునరుద్ధరించవచ్చు.
కొబ్బరి నూనె: ప్రభావితమైన వల్వార్ ప్రాంతానికి కొద్ది మొత్తంలో స్వచ్ఛమైన, పచ్చి కొబ్బరి నూనెను పూయడం వల్ల ఉపశమనం లభిస్తుంది మరియు వైద్యం పొందవచ్చు.
పెరుగు: సాదా, తియ్యని పెరుగులో ఉండే ప్రోబయోటిక్స్ ఈస్ట్ ఇన్ఫెక్షన్లను ఎదుర్కోవడానికి మరియు దురదను తగ్గించడంలో సహాయపడతాయి.
టీ ట్రీ ఆయిల్: పలచబరిచిన టీ ట్రీ ఆయిల్లో సహజమైన యాంటీ ఫంగల్ మరియు యాంటీ బాక్టీరియల్ లక్షణాలు ఉన్నాయి, ఇవి దురదను తగ్గించడంలో సహాయపడతాయి.
అలోవెరా: అలోవెరా జెల్ యొక్క యాంటీ ఇన్ఫ్లమేటరీ మరియు ఓదార్పు లక్షణాలు యోని దురద నుండి ఉపశమనాన్ని అందిస్తాయి.
ఉపద్రవాలు
చికిత్స చేయకుండా వదిలేస్తే, యోని దురద అనేక సమస్యలకు దారితీస్తుంది, వీటిలో:
స్కిన్ ఇరిటేషన్ లేదా ఇన్ఫెక్షన్: అతిగా గోకడం లేదా రుద్దడం వల్ల వల్వార్ ప్రాంతంలోని సున్నితమైన చర్మం దెబ్బతింటుంది, ఇన్ఫెక్షన్ వచ్చే ప్రమాదం పెరుగుతుంది.
నిద్ర ఆటంకాలు: రాత్రిపూట తీవ్రమైన యోని దురద నిద్ర నాణ్యతకు అంతరాయం కలిగిస్తుంది మరియు అలసట మరియు చిరాకుకు దారితీస్తుంది.
భావోద్వేగ బాధ: యోని దురదతో సంబంధం ఉన్న అసౌకర్యం మరియు ఇబ్బంది మానసిక శ్రేయస్సు మరియు ఆత్మవిశ్వాసాన్ని దెబ్బతీస్తుంది.
సంక్రమణ వ్యాప్తి: కొన్ని సందర్భాల్లో, చికిత్స చేయని అంటువ్యాధులు శరీరంలోని ఇతర ప్రాంతాలకు లేదా లైంగిక భాగస్వాములకు వ్యాపించవచ్చు.
యోని దురదను ఎలా నివారించాలి
యోని దురద ఎల్లప్పుడూ నివారించబడకపోయినా, మీ ప్రమాదాన్ని తగ్గించడానికి మీరు తీసుకోవలసిన అనేక దశలు ఉన్నాయి:
మంచి పరిశుభ్రతను పాటించండి: తేలికపాటి, సువాసన లేని సబ్బు మరియు నీటితో వల్వార్ ప్రాంతాన్ని సున్నితంగా శుభ్రపరచడం ద్వారా సరైన పరిశుభ్రతను నిర్వహించండి.
బ్రీతబుల్ లోదుస్తులను ధరించండి: సరైన గాలి ప్రసరణ కోసం మరియు తేమ పేరుకుపోకుండా నిరోధించడానికి వదులుగా ఉండే కాటన్ లోదుస్తులను ఎంచుకోండి.
చికాకులను నివారించండి: సువాసనగల వ్యక్తిగత పరిశుభ్రత ఉత్పత్తులు, కఠినమైన సబ్బులు, డౌచెస్ మరియు యోని pH బ్యాలెన్స్కు అంతరాయం కలిగించే ఇతర యోని చికాకులను నివారించండి.
సేఫ్ సెక్స్ ప్రాక్టీస్ చేయండి: లైంగికంగా సంక్రమించే ఇన్ఫెక్షన్ల సంభావ్యతను తగ్గించడానికి కండోమ్ల వంటి అవరోధ చర్యలను ఉపయోగించండి.
అంతర్లీన పరిస్థితులను నిర్వహించండి: మీకు మధుమేహం లేదా యోని దురద వచ్చే ప్రమాదాన్ని పెంచే ఇతర పరిస్థితులు ఉంటే, వాటిని సమర్థవంతంగా నిర్వహించడానికి మీ వైద్యునితో సన్నిహితంగా పని చేయండి.
ఎప్పుడు డాక్టర్ని చూడాలి
తేలికపాటి యోని దురదను ఓవర్-ది-కౌంటర్ ట్రీట్మెంట్స్ లేదా నేచురల్ రెమెడీస్తో నిర్వహించవచ్చు, అయితే వైద్య సంరక్షణను పొందడం చాలా అవసరం:
దురద తీవ్రంగా లేదా నిరంతరంగా ఉంటుంది
మీరు అసాధారణమైన ఉత్సర్గ లేదా నొప్పి వంటి ఇతర లక్షణాలను అనుభవిస్తారు
హోం రెమెడీస్ లేదా ఓవర్ ది కౌంటర్ ట్రీట్మెంట్స్ ఉపశమనం కలిగించవు
మీరు రాజీపడిన రోగనిరోధక వ్యవస్థ లేదా ఇతర అంతర్లీన వైద్య పరిస్థితిని కలిగి ఉన్నారు
ముగింపు
యోని దురద అనేది నిరుత్సాహకరమైన మరియు అసౌకర్య సమస్య, కానీ సరైన విధానంతో, మీరు దానిని సమర్థవంతంగా నిర్వహించవచ్చు మరియు నిరోధించవచ్చు. కారణాలను అర్థం చేసుకోవడం ద్వారా, తక్షణ వైద్య సంరక్షణను కోరడం మరియు సంబంధిత చికిత్స మరియు నివారణ చర్యలను అమలు చేయడం ద్వారా, మీరు యోని దురదకు వీడ్కోలు చెప్పవచ్చు మరియు మెరుగైన జీవన నాణ్యతను ఆస్వాదించవచ్చు.
తరచుగా అడిగే ప్రశ్నలు
1. యోని దురదకు సాధారణ కారణాలు ఏమిటి?
యోని దురద యొక్క అత్యంత సాధారణ కారణాలు ఉన్నాయి ఈస్ట్ ఇన్ఫెక్షన్, బాక్టీరియల్ వాగినోసిస్, అలెర్జీ ప్రతిచర్యలు, హార్మోన్ల మార్పులు మరియు తామర వంటి చర్మ పరిస్థితులు లేదా సోరియాసిస్.
2. యోని దురద అనేది లైంగిక సంక్రమణ సంక్రమణ (STI)కి సంకేతమా?
యోని దురద అనేది ట్రైకోమోనియాసిస్ లేదా జననేంద్రియ హెర్పెస్ వంటి కొన్ని STIల లక్షణం. అయినప్పటికీ, ఇది లైంగికంగా సంక్రమించని అంటువ్యాధులు లేదా ఇతర కారణాల వల్ల కూడా సంభవించవచ్చు. మీరు STIని అనుమానించినట్లయితే, వైద్య సంరక్షణను కోరడం మరియు పరీక్షలు చేయించుకోవడం చాలా అవసరం.
సరైన రోగ నిర్ధారణ మరియు చికిత్స కోసం ఆయుర్వేద అభ్యాసకుడు లేదా ఆరోగ్య సంరక్షణ నిపుణులను సంప్రదించడం చాలా అవసరం. వారు మూత్ర ఆపుకొనలేని కారణాన్ని గుర్తించడంలో మరియు వ్యక్తిగతీకరించిన మార్గదర్శకత్వం మరియు చికిత్సను అందించడంలో సహాయపడగలరు.
ఇది మీ బేబీ షవర్లో మీ స్నేహితులు మరియు కుటుంబ సభ్యులు పెరిగే అవకాశం లేదు, కానీ మూత్ర ఆపుకొనలేనిది గర్భం మరియు ప్రసవం యొక్క సాధారణ (మరియు బాధించే) దుష్ప్రభావం. మీరు ఏమి ఆశించాలి మరియు మీరు ప్రసవించిన తర్వాత మూత్రాశయ నియంత్రణను ఎలా తిరిగి పొందాలి అనే దాని గురించి మీరు తెలుసుకోవలసిన ఐదు విషయాలు ఇక్కడ ఉన్నాయి.
ఇది మూడవ త్రైమాసికంలో ప్రారంభమవుతుంది.
మీ మూత్రాశయం గర్భధారణ మరియు ప్రసవ సమయంలో బలహీనమైన కండరాలు, నరాలు మరియు కణజాలాల నెట్వర్క్ ద్వారా మద్దతు ఇస్తుంది. సాధారణంగా, ఆ కటి కండరాలు మూత్రాశయంపై ఒత్తిడిని ఉంచినప్పుడు సంకోచించబడతాయి, మూత్రం బయటకు రాకుండా చేస్తుంది.
మూడవ త్రైమాసికంలో, మీ గర్భాశయం యొక్క బరువు మీ మూత్రాశయం మరియు పెల్విక్ ఫ్లోర్ కండరాలపై అధిక ఒత్తిడిని కలిగిస్తుంది. ఇది, మీ కణజాలం మరియు కీళ్లను డెలివరీ కోసం మరింత సాగేలా చేసే శరీరం ఉత్పత్తి చేసే హార్మోన్లతో పాటు, పెల్విక్ ఫ్లోర్ కండరాలను గణనీయంగా బలహీనపరుస్తుంది. మీరు గట్టిగా నవ్వినప్పుడు, దగ్గినప్పుడు, తుమ్మినప్పుడు లేదా వ్యాయామం చేసినప్పుడు మీరు లీకేజీని గమనించడం ప్రారంభించవచ్చు
ప్రసవించిన తర్వాత ఇది ఎల్లప్పుడూ పోదు.
చాలా మంది మహిళలు డెలివరీ అయిన వెంటనే మూత్ర ఆపుకొనలేని స్థితిని గమనించవచ్చు - కానీ ఇది ఎల్లప్పుడూ అలా ఉండదు. కొత్త తల్లులలో మూడింట ఒక వంతు కంటే ఎక్కువ మంది ప్రసవానంతరం మూత్రం లీక్ అవుతూనే ఉన్నారు. మూత్రాశయ నియంత్రణను తిరిగి పొందడానికి ఇది తరచుగా మూడు మరియు ఆరు నెలల మధ్య పడుతుంది, కానీ కొందరికి, మూత్రం లీకేజ్ ఒక సంవత్సరం వరకు కొనసాగుతుంది.
సి-సెక్షన్లు ఉన్న మహిళలు కూడా దీనిని అనుభవిస్తారు.
యోని డెలివరీని ఎంచుకున్న స్త్రీలకు ప్రసవం తర్వాత నిరంతర మూత్ర ఆపుకొనలేని సంభావ్యత ఎక్కువగా ఉంటుంది. అయినప్పటికీ, సి-సెక్షన్ ద్వారా ప్రసవించిన కొందరు తల్లులు కూడా ప్రసవం తర్వాత నెలల్లో మూత్రం లీకేజీని ఎదుర్కొంటారు.
కెగెల్ వ్యాయామాలు సహాయపడతాయి.
ఏదైనా కండరాల మాదిరిగానే, మీ పెల్విక్ ఫ్లోర్ సాధారణ వ్యాయామం నుండి ప్రయోజనం పొందవచ్చు. గర్భధారణ తర్వాత, రోజుకు 30 కెగెల్ వ్యాయామాలు చేయడానికి ప్రయత్నించండి . వాటిని సరిగ్గా చేయాలని నిర్ధారించుకోండి: పెల్విక్ ఫ్లోర్ కండరాలను మాత్రమే సక్రియం చేయండి (అబ్స్ లేదా గ్లూట్స్ కాదు), క్రమం తప్పకుండా శ్వాస తీసుకోండి మరియు సెట్లలో పని చేయండి (ఉదాహరణకు, రోజుకు 10 చొప్పున మూడు సెట్లు).
ఇతర జీవనశైలి మార్పులు, కెఫీన్ను నివారించడం, మూత్రాశయం నుండి ఒత్తిడిని తగ్గించడానికి వీలైనంత త్వరగా శిశువు బరువును తగ్గించడం మరియు స్వీయ-మూత్రాశయ శిక్షణ వంటివి మీ మూత్రాశయంపై వేగంగా నియంత్రణను పొందడంలో మీకు సహాయపడతాయి.
ఇది మీరు "కేవలం జీవించాల్సిన" విషయం కాదు.
ఆరు నెలలు గడిచినా, మీరు ఇప్పటికీ ప్రతిరోజూ ప్యాంటీ లైనర్లను ధరించి ఉంటే, ఫిజికల్ థెరపీ లేదా సర్జరీ గురించి డాక్టర్తో మాట్లాడండి. ప్రసవం తర్వాత మూత్ర ఆపుకొనలేనిది మీరు కేవలం "జీవించాల్సిన" అసౌకర్యం కాదు మరియు ఇది అతి తక్కువ హానికర శస్త్రచికిత్సా విధానాలతో నిరోధించబడుతుంది. మరియు మీరు ఒంటరిగా లేరని గుర్తుంచుకోండి: USలో 40 శాతం మంది మహిళలు [ed. గమనిక: ఇది స్త్రీ UIలోని ఇతర TWCAPS పోస్ట్కి తిరిగి లింక్ చేస్తుంది] ప్రతి సంవత్సరం మూత్ర ఆపుకొనలేని కారణంగా ప్రభావితమవుతుంది.
మీరు లేదా ప్రియమైన వారు ప్రసవం తర్వాత తరచుగా మూత్రం లీకేజీని ఎదుర్కొంటే, మా బోర్డు-సర్టిఫైడ్ యూరోగైనకాలజిస్ట్లు లేదా ఫిజికల్ థెరపిస్ట్లలో ఒకరితో అపాయింట్మెంట్ తీసుకోవడానికి ది ఉమెన్స్ సెంటర్ ఫర్ అడ్వాన్స్డ్ పెల్విక్ సర్జరీకి కాల్ చేయండి . మీ ప్రశ్నలకు సమాధానమివ్వడంతోపాటు మీకు సరైన చికిత్స ఎంపికను కనుగొనడంలో మేము సంతోషిస్తున్నాము.
డాక్టర్. ర్యాన్ స్ట్రాట్ఫోర్డ్ ఫీమేల్ పెల్విక్ మెడిసిన్ మరియు రీకన్స్ట్రక్టివ్ సర్జరీ (FPMRS)తో పాటు ప్రసూతి శాస్త్రం మరియు గైనకాలజీ (Ob/Gyn)లో క్లినికల్ మరియు రీసెర్చ్ అనుభవంతో బోర్డ్-సర్టిఫికేట్ పొందారు.
మీరు కూడా ఆనందించవచ్చు...
ఆరోగ్యకరమైన ప్రేగు అలవాట్లు: మీ ప్రేగు ఆరోగ్యాన్ని పెద్దగా పట్టించుకోకండి
మన శరీరం యొక్క పరిహార వ్యూహాన్ని ఖాళీ చేయడంలో ఇబ్బంది ఉన్నప్పుడు తరచుగా ఒత్తిడికి గురవుతుంది. ఇది మీ పెల్విక్ ఫ్లోర్పై చాలా అనవసరమైన ఒత్తిడిని కలిగిస్తుంది, ఇది తరచుగా గాయం మరియు/లేదా ప్రోలాప్స్కి దారితీస్తుంది.
ఒత్తిడి మూత్ర ఆపుకొనలేని కోసం నాన్ సర్జికల్ ఎంపికలు: యురేస్టా మరియు పోయెస్ ఇంప్రెసా
ఒత్తిడి మూత్ర ఆపుకొనలేని కోసం రెండు సాధారణ, నాన్-సర్జికల్ చికిత్స ఎంపికలలో యురేస్టా మరియు పోయెస్ ఇంప్రెసా ఉన్నాయి.
ధన్యవాదములు 🙏
మీ నవీన్ నడిమింటి
ఫోన్ -9703706660